- 48小时新闻排行
- 7天新闻排行

|
大家好 我是比你妈 还关心你身体健康的九叔  所以文章开始 必须和你们分享一则真实故事 来自叔的好朋友阿伟(化名) (以下公开信息已征得阿伟本人同意) 阿伟的父亲是一名人民教师 年龄48,平时身体强壮无异样 今年1月 被确诊为胰腺癌晚期  今年6月 阿伟父亲去世 从确诊到死亡 不到5个月的时间  带着阿伟的疑问 叔必须和大家讲一期  胰腺癌 被称为“癌中之王” 五年生存率不足5% 是所有的恶性肿瘤中 生存率最差、死亡率最高的  胰腺癌那么厉害 跟胰腺的作用密不可分 胰腺,到底有什么用?胰腺藏在人体左上腹的最深处 它的邻居是肝、胆、肠、胃 后方是各种血管和神经组织 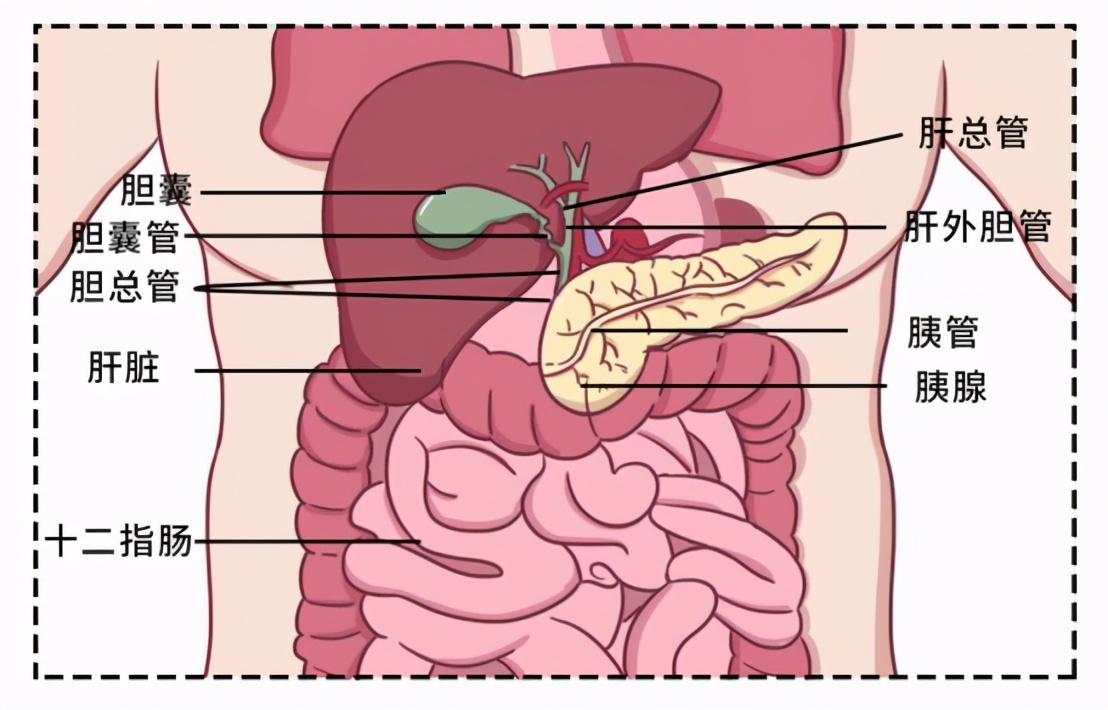 它里面存在两大部门 内分泌掌管着血糖控制 一旦出问题就易引发糖尿病 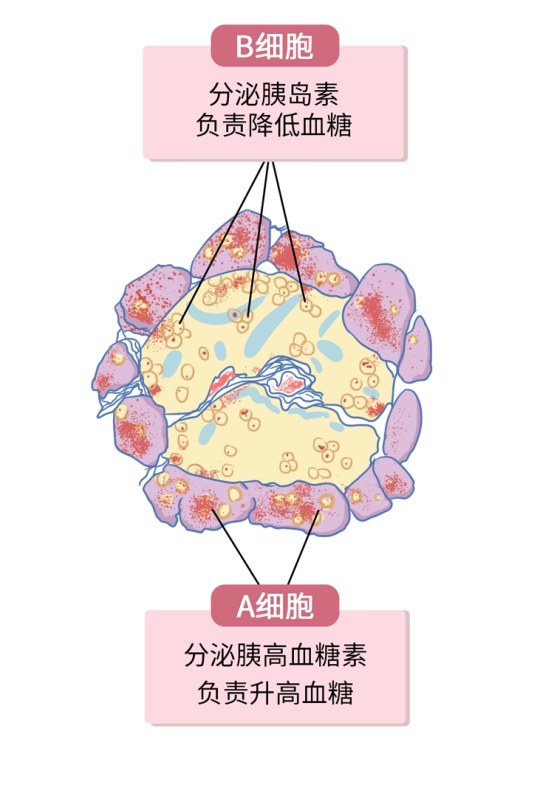 外分泌则负责分泌产生胰液 能对淀粉、蛋白质、脂肪等进行分解 让人体更好地消化吸收 外分泌部出了问题 人体的消化功能就会出现障碍  但当它病变时 却极其擅长伪装自己 一般的常规检查拿它没办法  胰腺癌,披着“面具”的恶魔1.腹痛 (易被误诊为胃病) 腹痛是胰腺癌的早期症状 通常在上腹部、脐周出现绞痛 甚至是阵发性或持续性加重的钝痛 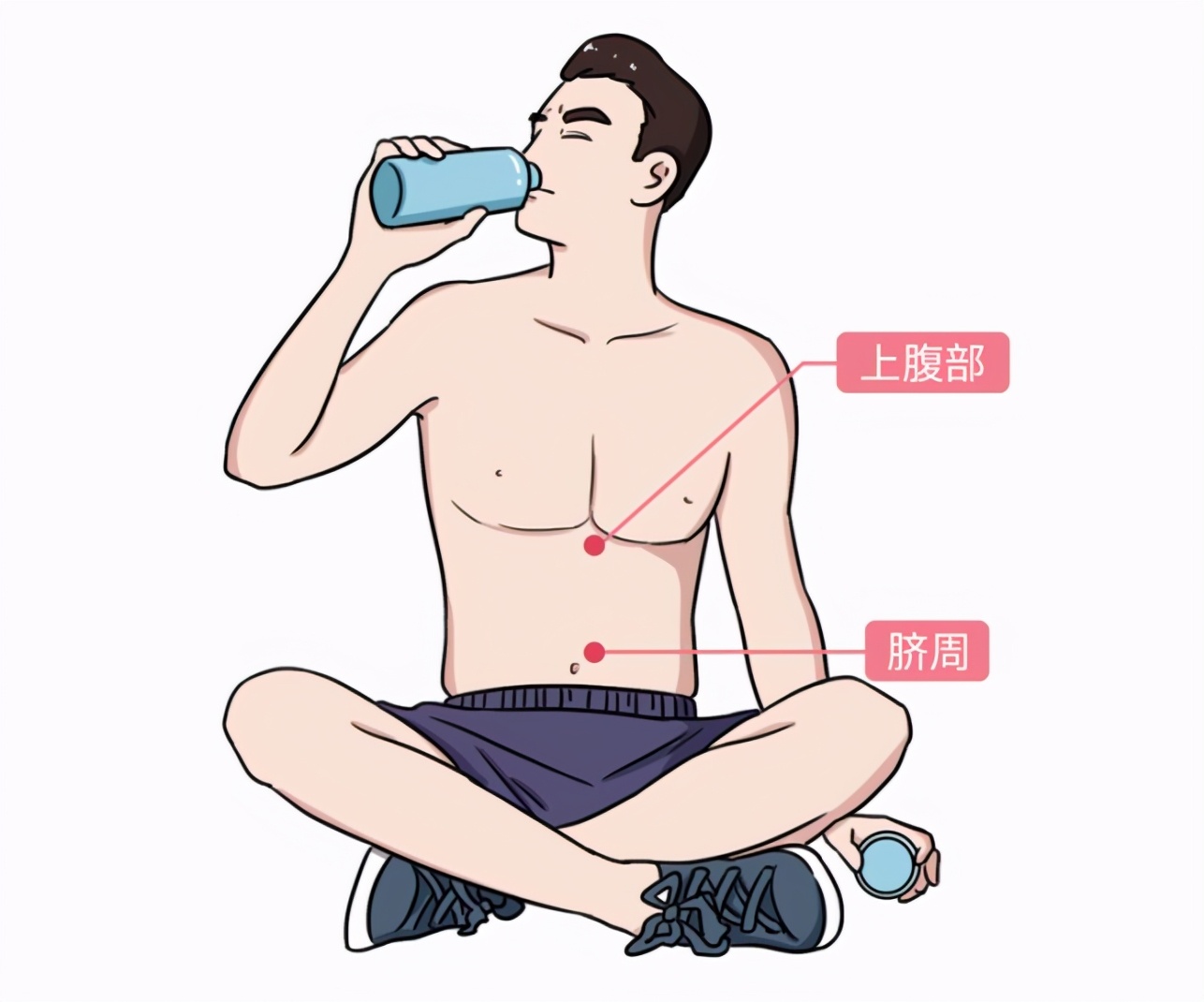 饭后1-2小时比较常见 所以常被患者误以为胃部疾病   有! 胃病尽管可能出现上腹痛 但吃胃药就基本能控制  2.腰背酸痛 (易被误诊为腰肌劳损) 这年头 谁还没个腰酸背痛的毛病 但胰腺癌的症状也可能是这个 胰腺在腹膜后方 紧邻脊柱 当胰腺肿瘤长大 侵犯或压迫到腹腔神经丛时 也会引起腰背的疼痛  3.面黄眼黄(黄疸) (易被误诊为肝功能障碍) 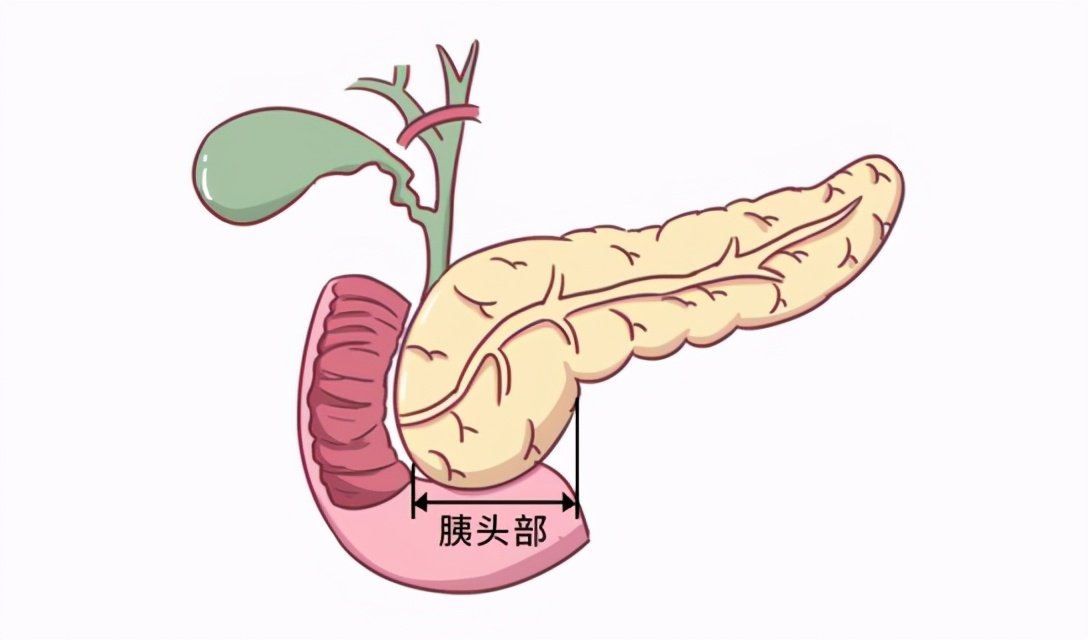 黄疸是胰腺癌 特别是胰头癌的重要症状  当胰头癌转移至肝/胆总管淋巴结 会使胆管梗阻 进而出现梗阻性黄疸 4.粪便有油腻感(脂肪泻) (易被误诊为肠道炎) 胰腺癌导致小肠消化吸收功能降低 营养物质不能完全吸收 就会造成脂肪泻 通常粪便的颜色淡、量多 呈油脂状或者泡沫状  5.血糖高 (易被误诊为糖尿病) 胰腺癌可能导致胰岛素抵抗 从而引起血糖升高 一些无肥胖、家族史等危险因素的老年人 突然出现血糖升高或是血糖不稳定  另外 糖尿病患者出现持续性腹痛 原有糖尿病而近期突然病情加重时 也要考虑胰腺癌的可能  胰腺癌,会盯上哪些人?1.无肉不欢的人 世界癌症研究基金会和美国癌症研究所 研究结果显示: 胰腺癌危险性增加 与肉摄入量高有关 应尽量减少动物脂肪在膳食总能量中的比例 如富含脂肪的红肉(猪、牛、羊)要少吃  2.无酒不欢的人  重度饮酒者 患胰腺癌风险是不饮酒者的1.22倍 长期饮酒 会导致胰液中蛋白含量增加 形成蛋白“栓子”梗阻胰管  从而诱发急性或者慢性的胰腺损伤 导致胰腺炎症 长期可能导致胰腺癌 3.有烟就抽的人 吸烟者患胰腺癌的风险 是不吸烟者的3~6倍  香烟中的尼古丁会影响胰腺的分泌 促使致癌物质进入胆 再反流进入胰管 进而导致胰管发生癌变 4.糖尿病患者  糖尿病患者的糖代谢异常 会造成胰腺损伤 增加胰腺癌的发病率 对于糖尿病的患者来说 要严格控制好自己的血糖 定期复查 5.慢性胰腺炎患者 暴饮暴食和酗酒 是导致慢性胰腺炎的主要原因 而胰腺在慢性炎症的长期刺激下 也会增加致癌危险 6.遗传因素 流行病学研究证实 胰腺癌有家族聚集的特点 大约10%~20%的胰腺癌具有家族史 如果家族中有 2 例以上胰腺癌 其一级亲属患胰腺癌的危险性 比一般人群高18倍左右  如何防胰腺癌?1.吃 胰腺癌的预防离不开 管住嘴、迈开腿 上面提过的食物都尽量少吃 可多吃低脂白肉和蔬果等 另外 日本国立癌症研究中心社会与健康研究所 一项新研究发现 多吃一些新鲜柑橘类水果 可降低胰腺癌发病风险  2.检
以上人群都应定期体检 目前 B超、CT、胰管镜等 是临床常用的检查方式 如果B超检查无异常 需要做上腹增强CT、 上腹增强磁共振、胰胆管成像检查 对高度可疑病人 做PET-CT以进一步明确 (仅供参考,详细检查方法请咨询医生)  3.治 胰腺癌的治疗首选方法为手术切除 手术方式包括
但因多数不能早期发现 切除率仅为5%~15% 对不能手术切除的胰腺癌 或者为预防术后复发 一般都是进行化学治疗 以期降低术后癌的复发与转移的发生率 最后 癌症不会等你良心发现就回心转意 错过最佳治疗时机便没得回头 希望大家面对健康问题 都能早点发现,不留遗憾! -完-
|
娱乐 7 小时前
社会 7 小时前
美国 7 小时前
国际 7 小时前
国际 7 小时前

关注获得及时、准确、全方位的新闻消息
